足の付け根の痛みに悩んでいませんか?外反母趾は、親指が小指側に曲がり、付け根の関節が腫れて痛みを伴う足のトラブルです。本記事では、整形外科専門医の監修のもと、外反母趾が引き起こす痛みのメカニズムと原因を徹底解説します。遺伝的要因から不適切な靴選び、誤った歩き方まで、様々な原因と対策を具体的に紹介。特に「かかとから着地する正しい歩行法」や「足指を使った効果的な蹴り出し方」など、すぐに実践できる改善策を詳しく解説します。さらに即効性のある痛み対処法や、自宅でできるストレッチ方法も紹介。外反母趾に悩む方が日常生活を快適に過ごすための実践的な知識が身につく内容です。
外反母趾とは?症状と痛みについて
外反母趾は、足の親指が小指側に向かって曲がってしまう変形性の足部疾患です。正常な足では親指がまっすぐ前を向いているのに対し、外反母趾では親指が他の指に向かって傾斜し、第一中足骨の頭部(親指の付け根部分)が内側に突出するという特徴があります。この変形により様々な痛みや不快感が生じるため、日常生活に大きな支障をきたすことがあります。
外反母趾の定義と特徴
医学的には、親指と第二指の間の角度(外反角)が15度以上になった状態を「外反母趾」と診断します。重症度によって軽度(15〜20度)、中等度(20〜40度)、重度(40度以上)に分類されることが一般的です。
日本足の外科学会の統計によると、外反母趾は女性に多く見られる傾向があり、40歳以上の女性の約25%が何らかの外反母趾の症状を持っているとされています。特にハイヒールなどの先の細い靴を長年履き続けている方に多く見られますが、最近では若い世代や男性にも増加傾向にあります。
外反母趾の主な特徴としては、以下のようなものが挙げられます:
- 足の親指が小指側に向かって傾いている
- 親指の付け根(第一中足骨頭)が内側に突出している
- 足の前部が広がり、いわゆる「開帳足」の状態になる
- 親指の関節に変形や腫れが見られる
- 歩行時や靴を履いた際に痛みを感じる
| 重症度 | 外反角 | 主な症状 |
|---|---|---|
| 軽度 | 15〜20度 | 靴を履いた時のみ痛みが出ることが多い |
| 中等度 | 20〜40度 | 日常的な痛みや歩行時の不快感を伴う |
| 重度 | 40度以上 | 常時痛みがあり、変形に伴う二次的な問題も生じる |
外反母趾による痛みはなぜ起こるのか
外反母趾による痛みは、主に以下のメカニズムで発生します。
まず第一に、親指の関節が変形することで関節内の軟骨にストレスがかかり、炎症や関節症を引き起こします。これにより、関節周辺に鋭い痛みが生じることがあります。特に歩行時や靴を履いたときに痛みが強くなるのはこのためです。
第二に、親指の付け根(第一中足骨頭)が内側に突出することで、靴と接触して摩擦が生じ、滑液包炎(バニオン)を引き起こします。バニオンは突出部が赤く腫れ、触れると強い痛みを感じる状態です。
第三に、足の変形によって体重のかかり方が変わります。正常な足では体重が均等に分散されますが、外反母趾では第二、第三中足骨頭に過度の圧力がかかるようになり、そこにタコやマメができることがあります。これも歩行時の痛みの原因となります。
さらに、足の指の配列が乱れることで足全体のバランスが崩れ、足底筋膜炎や偏平足などの二次的な足のトラブルを引き起こすことがあります。これらが複合的に作用して痛みを悪化させることもあります。
痛みの程度と日常生活への影響
外反母趾による痛みの強さや日常生活への影響は、変形の程度や個人差によって大きく異なります。初期段階では、長時間歩いた後や締め付けのきつい靴を履いた時にのみ痛みを感じる程度かもしれません。しかし症状が進行すると、以下のような影響が現れることがあります:
- 立っているだけでも痛みを感じるようになる
- 歩行距離が制限される(長く歩けなくなる)
- 通常の靴が履けなくなり、特殊な靴や大きめのサイズを選ばざるを得なくなる
- 趣味のスポーツや旅行などの活動が制限される
- 仕事のパフォーマンスに影響が出る(特に立ち仕事や歩き回る仕事の場合)
- 足の痛みによる姿勢の変化から、膝や腰、背中にまで痛みが波及することがある
当院の外反母趾患者さんからよく聞かれる日常生活での困りごとには、「お気に入りの靴が履けなくなった」「美術館や観光地を長時間歩けなくなった」「夕方になると足が痛くて立っていられない」といった声があります。
症状が進行すると、外見的な変形も気になるようになります。特に女性の場合、サンダルやオープントゥの靴を履くことに抵抗を感じるようになり、心理的な負担も生じることがあります。
| 日常生活での場面 | 外反母趾による影響 | 対応策 |
|---|---|---|
| 歩行時 | 親指の付け根や足の裏に痛みが生じる | 正しい歩き方の習得、クッション性のある靴の使用 |
| 靴の着用時 | 突出部が靴と当たって痛む、靴選びが制限される | 幅広のタイプを選ぶ、外反母趾用の靴を利用する |
| 立ち仕事 | 長時間の立位で痛みが増強する | 適度な休憩、インソールの使用、足のストレッチ |
| 就寝時 | 日中の負担による就寝時の痛み | 就寝前のケア(足浴、マッサージなど) |
外反母趾の痛みは、単に足の一部の問題にとどまらず、身体全体のバランスや生活の質に大きく影響します。そのため、症状に気づいたら早期に適切な対処を行うことが重要です。当院では症状の程度や生活スタイルに合わせた個別のアドバイスを提供しています。
外反母趾は進行性の疾患であり、放置すると症状が悪化する可能性が高いため、痛みを感じ始めた早い段階での対応がカギとなります。次章では、こうした外反母趾を引き起こす原因について詳しく見ていきましょう。
外反母趾の主な原因と発症メカニズム
外反母趾は一朝一夕で発症するものではなく、様々な要因が複合的に絡み合って進行していきます。その原因を理解することで、効果的な予防や対策につなげることができます。ここでは、外反母趾を引き起こす主な原因と、足の変形が進んでいくメカニズムについて詳しく解説します。
遺伝的要因と体質
外反母趾は遺伝的要因も大きく関わっています。ご家族に外反母趾の方がいる場合、発症リスクが高まることが分かっています。当院の患者さんでも、母親と娘で同様の症状を訴えるケースは珍しくありません。
遺伝的に関係する主な要素として、以下のようなものがあります:
- 足の形状(平らな足やアーチが低い足など)
- 関節の柔軟性(関節が過度に柔らかい方は変形しやすい)
- 筋肉や靭帯の構造的特徴
- 足の骨格の形状や角度
足の形状や構造は先天的に決まる部分が大きいため、遺伝的に外反母趾になりやすい方は、早期からの予防的ケアが特に重要です。ただし、遺伝的要素があるからといって必ず発症するわけではありません。生活習慣の改善によって発症を遅らせたり、症状の進行を抑えたりすることは十分可能です。
不適切な靴選びによる影響
外反母趾の最も一般的な原因の一つが、不適切な靴の着用です。特に女性に外反母趾が多い理由として、ハイヒールやつま先の狭い靴の着用が挙げられます。
問題のある靴の特徴:
| 靴の特徴 | 外反母趾への影響 |
|---|---|
| 先の尖った靴 | 足指が内側に押し込まれ、第一指(親指)が外側に変形 |
| ハイヒール | 前足部に体重が集中し、親指の付け根に過度な圧力 |
| サイズの合わない靴(小さすぎる) | 足指が圧迫され、正常な足の形が保てない |
| アーチサポートのない靴 | 足のアーチが崩れ、内側への体重移動を促進 |
特に注意したいのは、10〜20代の成長期に不適切な靴を履き続けることです。足の骨格が完全に形成される前の時期に、足に合わない靴を長時間使用すると、骨の成長に影響を与え、将来的な外反母趾のリスクを高めます。
1日の大半を過ごす靴選びは、外反母趾予防において最も重要な要素の一つです。足の形に合った、適切なサイズの靴を選ぶことが、長期的な足の健康を守るカギとなります。
間違った歩き方が引き起こす外反母趾
日常生活における歩き方も、外反母趾の発症や進行に大きく関わっています。間違った歩行パターンが長年続くことで、足の骨格に不自然な力がかかり続け、徐々に変形が進んでいきます。
外反母趾を引き起こしやすい歩き方の特徴として、以下のようなものがあります:
- 内股(内跌)歩行:足の内側に体重が乗りやすく、第一中足骨の角度を広げる
- つま先重心での歩行:親指の付け根に過度な負担がかかる
- 足指を使わない歩き方:足の筋肉が弱まり、骨格を支える力が低下
- 外反扁平足での歩行:足のアーチが崩れ、母趾に負担がかかる
当院で患者さんの歩き方を診察すると、多くの方が無意識のうちに足の内側に体重をかけて歩いている傾向にあります。特に足の指を使って地面を蹴る動作が弱く、足指の筋力低下が見られるケースが多いです。
正しい歩行は、かかとから着地して足全体で体重を支え、最後に親指から小指全体で地面を蹴り出す動作が重要です。この自然な足の動きが損なわれると、母趾に過度な圧力がかかり、徐々に外側に押し出されていくことになります。
加齢や体重増加による負担
年齢を重ねることで、足の構造にも様々な変化が生じます。加齢による変化と外反母趾の関係について見ていきましょう。
加齢に伴う外反母趾リスク要因:
- 足の筋力低下:特に足の内在筋(足の指を動かす筋肉)の衰え
- 靭帯の弾力性低下:足の骨格を支える靭帯が緩むことで変形しやすくなる
- 軟骨の摩耗:関節の緩衝材が減少し、骨への負担が増加
- 足のアーチの低下:足の土踏まずが平らになることで、体重分散機能が低下
また、体重増加も外反母趾の発症・進行に大きく影響します。肥満の方は足にかかる負担が増大し、特に歩行時に前足部にかかる圧力が通常の1.5〜2倍になるとされています。体重が10kg増えるごとに、足への負荷は約30kg増加するという研究結果もあります。
妊娠中の女性も一時的な体重増加と、ホルモンの影響で靭帯が緩むことから、外反母趾のリスクが高まります。多くの女性が妊娠を機に足のサイズが変わったと実感されますが、これは足のアーチが低下し、足が広がることが原因です。
| 年齢層 | 外反母趾の主なリスク要因 |
|---|---|
| 10代〜20代 | 不適切な靴の選択、姿勢・歩行の問題、遺伝的要因 |
| 30代〜40代 | 立ち仕事や長時間歩行、妊娠出産、体重増加 |
| 50代以上 | 筋力低下、靭帯の弾力性低下、長年の足への負担の蓄積 |
加齢は避けられない要素ですが、定期的な足のケアや適切な運動により、年齢に関連する外反母趾のリスクを軽減することができます。特に足の筋力を維持することが、高齢になっても健康な足を保つ秘訣です。
生活習慣と職業による影響
日常の生活習慣や職業上の特性も、外反母趾の発症に大きく関わっています。特に長時間立ち続ける仕事や、同じ姿勢を続ける職業に就いている方は注意が必要です。
外反母趾リスクの高い生活習慣や職業:
- 長時間の立ち仕事(看護師、美容師、販売員、調理師など)
- つま先立ちが多い職業(バレエダンサー、体操選手など)
- 正座や和式での生活が多い方(足の親指に負担がかかる)
- 裸足での生活習慣が少ない方(足の筋肉を使う機会が減少)
当院の臨床経験から、特に立ち仕事の多い女性に外反母趾が多く見られます。1日8時間以上立ち続ける職業の方は、そうでない方と比較して外反母趾の発症率が約1.5倍高いというデータもあります。
また、靴を履く文化の広がりと外反母趾の増加には相関関係があると考えられています。伝統的に裸足で生活する地域では外反母趾の発症率が低い傾向にあります。これは足の筋肉をバランスよく使うことと、足に不自然な圧力がかからないことが理由と考えられます。
職業柄立ち仕事が避けられない場合は、勤務中の適切な靴選びと、休憩時の足のケアが特に重要です。また、家庭での生活においても、できるだけ裸足で過ごす時間を作ることで、足の筋肉をバランスよく使う機会を増やすことができます。
外反母趾の進行プロセス
外反母趾は一度に発症するものではなく、徐々に進行していく疾患です。その進行過程を理解することで、早期発見・早期対応が可能になります。
外反母趾の典型的な進行ステップは以下の通りです:
- 初期段階:第一中足骨頭(親指の付け根)に軽い腫れや痛みが出始める。親指が若干外側に傾き始めるが、日常生活への影響は小さい。
- 中期段階:親指の傾きが明らかになり(15度以上)、歩行時に痛みが出るようになる。親指の付け根に骨の出っ張り(バニオン)が形成される。
- 進行期:親指が第二指を押し上げ、第二指も変形し始める。痛みが強くなり、履ける靴が限られてくる。
- 重度:親指の傾きが40度以上となり、他の指も変形。歩行に支障をきたし、常に痛みを伴う状態になる。
進行のスピードには個人差がありますが、放置すると数年〜数十年かけて徐々に悪化していきます。特に外反母趾の初期段階で適切な対応をしないと、変形が固定化し、回復が難しくなることがあります。
| 進行度 | 親指の傾き角度 | 主な症状 | 日常生活への影響 |
|---|---|---|---|
| 軽度 | 15度以下 | 軽い不快感、時々痛み | ほとんどなし |
| 中等度 | 15〜30度 | 歩行時の痛み、腫れ | 長時間歩行が困難 |
| 重度 | 30〜40度 | 常時痛み、他指への影響 | 靴選びが限定的、活動制限 |
| 最重度 | 40度以上 | 強い痛み、変形固定 | 歩行自体が困難 |
外反母趾の進行は、初期段階での適切な対応によって大きく変わります。わずかな痛みや変形を感じた段階で専門医に相談することで、重症化を防ぎ、日常生活への影響を最小限に抑えることができます。
外反母趾を悪化させる歩き方の特徴
外反母趾は、日常的な歩き方によって症状が悪化することがあります。足の使い方一つで痛みが増したり、変形が進行したりするため、自分の歩行パターンを見直すことが重要です。ここでは、外反母趾を悪化させてしまう典型的な歩き方の特徴とそのメカニズムについて詳しく解説します。
つま先重心の歩行パターン
多くの外反母趾患者さんに見られるのが、かかとからではなく、つま先から着地する歩き方です。この歩行パターンは、足の前部に過度な負担をかけることになります。
つま先重心の歩き方をすると、母趾の付け根部分(第一中足趾節関節)に体重が集中します。この部分はすでに外反母趾によって不安定になっているため、さらに負担をかけることで痛みを増強させ、変形を促進してしまいます。
つま先重心での歩行は、足の指が開きやすくなり、親指が小指側へと押し出される力が強くなります。これが外反母趾の角度を徐々に増大させる要因となります。
また、つま先から着地する歩き方では、足の指を過度に使うことになり、指の付け根にある横アーチが崩れやすくなります。横アーチの崩れは外反母趾の進行を加速させる重要な要素です。
| 問題点 | 外反母趾への影響 |
|---|---|
| 母趾付け根への負担集中 | 痛みの増強、炎症の悪化 |
| 横アーチの崩れ | 外反変形の促進 |
| 指の開き | 母趾の小指側への圧迫力増加 |
| 足底腱膜への過度な緊張 | 足底筋膜炎の併発リスク上昇 |
内側重心での歩行による負担
足の内側に体重をかけて歩く「内側重心歩行」も外反母趾を悪化させる要因です。この歩き方では、足の土踏まず部分(アーチ)が過度に圧迫され、扁平化してしまいます。
内側重心での歩行パターンでは、第一中足骨(親指につながる足の骨)に過剰な負荷がかかります。この骨は外反母趾の変形において最も重要な役割を担っており、内側重心歩行によって骨の角度が変化し、母趾が外側へ傾く力が強まります。
内側重心歩行の特徴として、靴の内側が極端に摩耗する傾向があります。自分の靴の摩耗パターンをチェックすることで、内側重心歩行かどうかを簡単に判断できます。
また、内側重心歩行は足の親指の付け根部分に過度な圧力をかけるため、そこにある種子骨という小さな骨にも炎症を引き起こします。これが「種子骨炎」という痛みの原因となり、外反母趾の症状をさらに悪化させます。
内側重心歩行は下肢全体のアライメントにも影響し、膝が内側に入る「内反膝」の傾向を強め、股関節や骨盤にまで負担が波及することがあります。
| チェック項目 | 内側重心歩行の兆候 |
|---|---|
| 靴の摩耗状態 | 靴の内側(特に前足部)が極端に摩耗している |
| 足の形状 | 土踏まずが低い(扁平足傾向) |
| 歩行時の足の動き | 足が内側に倒れ込むように見える |
| 足の指の使い方 | 親指だけで踏ん張る傾向がある |
足指を使わない歩き方の問題点
現代人に多く見られるのが、足の指、特に親指の蹴り出し力を使わない歩き方です。本来、人間の歩行では足の指が地面を掴むように使われ、前に進む推進力を生み出します。
しかし、足指を使わずに歩くと、足の指の筋肉が衰え、外反母趾を支える力が弱まります。特に母趾外転筋という筋肉の弱化は、親指が小指側に引っ張られる力に抵抗できなくなり、外反変形を加速させます。
足指を使わない歩き方を続けると、足指の付け根にある中足骨頭部(指の付け根の出っ張り)に体重が集中し、この部分に痛みやタコができやすくなります。これが外反母趾の痛みをさらに悪化させる要因となります。
また、足指を使わないと足のアーチ構造を支える筋肉も働かなくなり、徐々にアーチが崩れていきます。足のアーチは衝撃吸収や体重分散の役割を担っているため、その機能低下は外反母趾の負担増加につながります。
足指を使わない歩き方は、バランス能力の低下にもつながります。特に高齢者では転倒リスクが高まるため、外反母趾の悪化だけでなく、二次的な怪我の原因にもなり得ます。
以下は、足指を使わない歩き方の特徴です:
- 足指が地面を押さえつけるように硬直している
- 足指が上向きに反り返っている(ハンマートゥ変形)
- 歩行時に足の裏全体で地面を叩くように歩く
- 足首の動きが少なく、膝から下が一体となって動いている
- 歩幅が狭く、すり足気味になっている
これらの歩き方の特徴を自分自身でチェックし、問題点があれば意識的に改善することが、外反母趾の進行を抑える重要なステップとなります。
日常生活で足指を意識的に使うトレーニングとして、タオルを足の指でつかんで引き寄せる「タオルギャザー」や、足指でじゃんけんの形を作るなどの簡単な運動が効果的です。これらを継続することで、足指の機能を取り戻し、外反母趾の悪化を防ぐことができます。
外反母趾に優しい正しい歩き方のポイント
外反母趾の痛みを和らげ、症状の進行を防ぐためには、日常の歩き方を見直すことが非常に重要です。正しい歩行フォームを身につけることで、足の親指への負担を軽減し、痛みの緩和につながります。当クリニックでも多くの患者さんが歩き方の改善によって症状の軽減を実感されています。
かかとから着地する正しい歩行法
外反母趾の方に最も大切な歩行のポイントは、かかとからしっかりと着地することです。多くの外反母趾の患者さんは、無意識のうちに痛みを避けようとして、つま先から着地する傾向があります。
正しい着地の順序は「かかと→足の外側→土踏まず→親指」の順に体重を移動させていくことです。この自然な重心移動により、親指の付け根への急激な負担を避けることができます。
かかとからの着地を意識するためには、少し大げさに「かかとを床に置く」イメージで歩くと良いでしょう。はじめは意識的に行う必要がありますが、習慣化することで自然な歩行パターンとなります。
| 歩行ステップ | ポイント | 効果 |
|---|---|---|
| 1. かかと着地 | 足の後方から地面に触れる | 衝撃を分散させる |
| 2. 外側への重心移動 | 小指側に一瞬体重をかける | 親指への直接的な負担を軽減 |
| 3. 中足部への移行 | 土踏まず全体で体重を支える | 足アーチの機能を活かす |
| 4. 前足部での蹴り出し | 全ての指を使って前に進む | 親指一点集中を避ける |
日常生活では、特に痛みが強い時は歩幅を小さくして、大股での歩行を避けることも有効です。大股で歩くと親指への負担が増大するため、小さな歩幅で一歩一歩確実に歩くことを心がけましょう。
足の指を使った効果的な蹴り出し方
外反母趾の方は、痛みを避けるために親指をあまり使わずに歩く癖がついていることが多いです。しかし、これが逆に足指の筋力低下を招き、症状を悪化させる一因となります。
歩行時の蹴り出しでは、親指だけでなく5本の指全てを使うことが重要です。特に、親指と人差し指で地面を「掴む」ようなイメージで蹴り出すと良いでしょう。
指を使った効果的な歩行のためのトレーニングとして、自宅で「足指じゃんけん」を行うことをお勧めします。床に座り、足の指だけで「グー・チョキ・パー」の動きをすることで、足指の筋力と柔軟性が向上します。
また、蹴り出しの瞬間には、床を押し出すイメージよりも、足の指で床を「掴んで」から前に進むイメージで歩くと良いでしょう。これにより、足の内側アーチが適切に機能し、外反母趾への負担が軽減されます。
歩行中に意識したいポイントとして、足の指に力を入れすぎないことも重要です。力みすぎると逆に指が反り返って、外反母趾を悪化させる可能性があります。リラックスした状態で、ふわっと地面を捉えるイメージを持ちましょう。
姿勢と重心バランスの整え方
外反母趾の方の多くは、足の痛みを避けるために無意識のうちに姿勢が崩れていることがあります。正しい姿勢は足への負担を適切に分散させ、外反母趾の痛みを軽減する効果があります。
理想的な立ち姿勢では、耳・肩・腰・膝・くるぶしが一直線上に並ぶようにすることが大切です。この姿勢を保つことで、体重が足裏全体に均等にかかり、親指の付け根への過度な負担を防ぎます。
歩行時には、上半身がまっすぐ立った状態を維持し、視線は15〜20メートル先を見るようにします。うつむいて歩くと重心が前に傾き、つま先への負担が増大するため注意が必要です。
また、歩く際には腕を自然に振ることも重要です。腕の振りは体のバランスを保ち、足への負担を分散させる効果があります。肘を軽く曲げ、前後に自然に腕を振りながら歩きましょう。
立ち方のチェックポイント
自分の立ち方がどうなっているか、以下の点をチェックしてみましょう:
- 両足の間隔は肩幅程度に開いているか
- つま先は自然な向き(わずかに外向き)になっているか
- 膝が内側に入り込んでいないか
- 骨盤が前傾や後傾になっていないか
- 肩が前に巻き込んでいないか
- 顎が前に出ていないか
壁に背中をつけて立つことで、姿勢の確認ができます。かかと、お尻、肩甲骨、後頭部が壁に自然につく状態が理想的です。この姿勢を毎日数分間練習することで、正しい姿勢の感覚を身につけることができます。
歩行時の姿勢確認方法
自分の歩き方を客観的に確認するには、以下の方法が効果的です:
- 鏡の前で歩く様子を横から観察する
- 家族や友人に歩き方をチェックしてもらう
- スマートフォンで自分の歩く様子を動画撮影する
- 床に濡れた足跡をつけて歩行パターンを確認する
特に注意すべき点として、歩行時に足が内側に倒れる「回内」の状態になっていないかをチェックしましょう。足の内側が過度に地面に接地していると、外反母趾の負担が増大します。
正しい歩行時の足の使い方の確認として、靴底の摩耗パターンを観察することも有効です。靴底が均一に摩耗しているかを定期的にチェックしましょう。かかとの外側と親指の付け根部分だけが極端に摩耗している場合は、歩き方に問題がある可能性があります。
| 姿勢の問題点 | 外反母趾への影響 | 改善方法 |
|---|---|---|
| 猫背・前傾姿勢 | 前足部への過度な荷重 | 背筋を伸ばし、胸を張る意識 |
| 骨盤の後傾 | 足のアーチ機能の低下 | 骨盤を立てる筋トレ |
| O脚・X脚 | 足への不均等な負担 | 足の内側筋肉の強化 |
| 肩の前巻き | 重心の前方化 | 胸を開く意識と肩甲骨周りのストレッチ |
日常生活では、長時間の立ち仕事や歩行の際には、定期的に姿勢を意識的にリセットする習慣をつけることが効果的です。例えば、1時間に一度は深呼吸しながら姿勢を正すなど、簡単なルーティンを取り入れましょう。
外反母趾に優しい歩き方を身につけるためには、日々の意識的な練習が欠かせません。最初は違和感があっても、続けることで自然な歩行パターンとして定着していきます。痛みがある場合は無理をせず、できる範囲で徐々に改善していくことが大切です。
また、正しい歩き方を維持するためには、足指や足裏、ふくらはぎの筋力強化も重要です。次章で紹介する対処法とあわせて実践することで、より効果的に外反母趾の痛みを軽減し、症状の改善につなげることができます。
外反母趾の痛みを和らげる即効性のある対処法
外反母趾の痛みは日常生活に大きな支障をきたすことがあります。当院に来られる患者さんの多くが「歩くたびに痛みがある」「靴を履くのが苦痛」といった症状を訴えられます。ここでは、すぐに実践できる外反母趾の痛み緩和方法をご紹介します。
適切な靴選びのポイント
外反母趾の痛みを軽減するためには、何よりも適切な靴選びが重要です。不適切な靴は症状を悪化させるだけでなく、新たな足のトラブルを引き起こす原因にもなります。
理想的な靴は、つま先部分に十分な幅があり、足指が自然に広がる余裕があるものです。また、かかと部分はしっかりと固定され、アーチサポートがあるものが望ましいでしょう。
| 確認ポイント | 望ましい特徴 | 避けるべき特徴 |
|---|---|---|
| つま先の形状 | 幅広で指が自然に広がる箱型 | 先端が尖ったデザイン |
| ヒールの高さ | 3cm以下の低ヒール | 5cm以上の高ヒール |
| 靴底の硬さ | 程よい硬さで安定感があるもの | 極端に柔らかいもの |
| サイズ感 | 親指から5mm程度の余裕あり | きつすぎるもの・大きすぎるもの |
| アーチサポート | 土踏まずをしっかり支えるもの | サポートがないフラットなもの |
靴を購入する際は、できるだけ夕方以降に足が若干むくんだ状態で試着すると、実際の使用感に近い状態で選ぶことができます。また、両足のサイズは微妙に異なることが多いため、大きい方の足に合わせることも大切です。
外反母趾の方に特におすすめなのは、足の形状に合わせて成形できるインソールが付属している靴や、足幅が選べる「ワイド設計」の靴です。これらは足への圧迫を軽減し、痛みを和らげる効果が期待できます。
外反母趾用のサポーターと矯正具の活用法
外反母趾の痛みを即効的に和らげるためには、専用のサポーターや矯正具の活用も効果的です。これらの装具は、変形した母趾を正しい位置へ誘導し、歩行時の痛みを軽減させる働きがあります。
サポーターには様々な種類がありますが、主に以下のようなタイプに分けられます:
- ソックスタイプ(就寝時も使用可能)
- ベルトタイプ(日中の活動時に使用)
- パッド型(靴の中に入れて使用)
- セパレーターやスペーサー(母趾と人差し指を分離)
これらのサポーターや矯正具は、使用する時間帯や活動内容によって使い分けることで、より効果を発揮します。例えば、日中の活動時にはベルトタイプを、就寝時にはソックスタイプを使用するといった方法です。
サポーターの装着時間は徐々に延ばしていくことが重要です。初めは1日2〜3時間程度から始め、違和感がなければ少しずつ時間を延ばしていくことをお勧めします。いきなり長時間使用すると、かえって違和感や皮膚のかぶれなどのトラブルにつながることがあります。
ただし、サポーターや矯正具はあくまでも対症療法であり、根本的な治療ではありません。長期的な改善を目指すなら、専門医の指導の下、正しい歩き方の習得や足の筋力トレーニングと併用することが大切です。
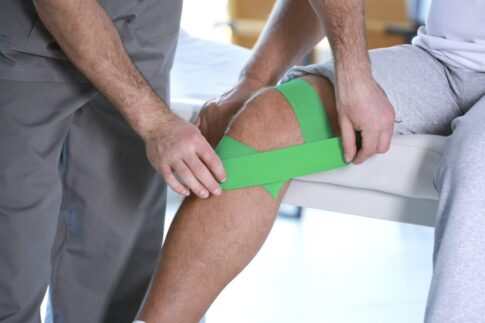
痛みを軽減するテーピング方法
外反母趾の痛みを緩和するテーピングは、自宅でも手軽に実践できる方法です。テーピングには、母趾を正しい位置に誘導する効果と、歩行時の痛みを軽減させる効果があります。
基本的なテーピング方法は以下の通りです:
- 足を清潔にし、乾かします
- 母趾の付け根(痛みのある部分)にテープを貼る前に保護パッドを当てます
- 伸縮性のあるテープ(幅2.5cm程度)を用意します
- 母趾の付け根から始め、足の甲を通り、小指側へとテープを巻きます
- 母趾を外側から内側に軽く引き寄せる方向で固定します
- テープはきつすぎない程度に、しかししっかりと固定します
テーピングは痛みがある時だけでなく、長時間歩く予定がある日や立ち仕事の前など、予防的に行うことも効果的です。ただし、皮膚のかぶれや血行不良を避けるため、同じ場所に長時間連続して貼らないように注意しましょう。
なお、テーピングの効果は一時的なものであり、根本的な治療にはなりません。また、皮膚が弱い方や糖尿病などで末梢血流に問題がある方は、テーピングを行う前に医師に相談することをお勧めします。
自宅でできる簡単なストレッチと体操
外反母趾の痛みを和らげるためには、足の筋肉や腱のバランスを整えるストレッチや体操が効果的です。これらは特別な器具を必要とせず、自宅で簡単に実践できます。
足指ストレッチ
足指の柔軟性を高め、母趾の可動域を広げるストレッチです:
- 座った状態で足を組み、ストレッチする足の指を反対側の手で掴みます
- 親指を内側に向かって優しく引っ張り、15〜30秒間キープします
- 次に外側に向かって優しく引っ張り、同様に15〜30秒間キープします
- これを1日3回程度繰り返します
タオルギャザー体操
足指の力を鍛えるための簡単な体操です:
- 椅子に座り、床にタオルを広げます
- 足の指でタオルをつかみ、手前に引き寄せる動作を繰り返します
- 1セット10回程度を目安に、1日2〜3セット行います
ボール転がし
足底の筋肉をほぐし、アーチを支える筋力を強化します:
- 椅子に座り、床にゴルフボールやテニスボールを置きます
- ボールの上に足裏を乗せ、前後左右に転がします
- 特に痛みのある部分は、圧が強すぎない程度にゆっくりと動かします
- 片足5分程度を目安に、1日2回行います
これらのストレッチや体操は、入浴後など体が温まっている時に行うとより効果的です。ただし、強い痛みを感じる場合は無理をせず、痛みの出ない範囲で行うようにしましょう。
継続的に行うことで、足の筋力バランスが整い、外反母趾の痛みが軽減するだけでなく、進行を抑える効果も期待できます。痛みが強い場合は、氷で冷やした後に行うと痛みが緩和されることもあります。
温熱療法と冷却療法の使い分け
外反母趾の痛みの種類や状態によって、温めるべきか冷やすべきかが変わってきます。適切な方法を選ぶことで、効果的に痛みを緩和することができます。
| 療法 | 適した状態 | 方法 | 注意点 |
|---|---|---|---|
| 温熱療法 | 慢性的な痛み、こわばり感がある場合 | 蒸しタオル、湯たんぽ、入浴など | 熱すぎないよう注意(38-40℃程度) |
| 冷却療法 | 急性の痛み、炎症がある場合 | 氷のうや冷却パックを当てる | 直接皮膚に当てず、15分以内に |
一般的に、歩行後の急性的な痛みや腫れがある場合は冷却療法が効果的です。一方、朝のこわばりや慢性的な痛みには温熱療法が適しています。
両方を組み合わせる「交代浴」も効果的な方法です。38〜40℃程度のお湯と15〜18℃程度の水を用意し、それぞれ1〜2分ずつ交互に足を浸すことで、血行促進と痛み緩和の両方の効果が期待できます。
なお、糖尿病や末梢神経障害、循環器疾患がある方は、温熱療法や冷却療法を行う前に必ず医師に相談してください。適切な温度や時間を誤ると、皮膚のトラブルを引き起こす可能性があります。
生活習慣の見直しによる即効性のある改善策
外反母趾の痛みは、日常生活の小さな変化で大きく軽減することがあります。すぐに取り入れられる生活習慣の改善点をご紹介します。
- 立ち仕事の場合は、体重を片足に集中させず、こまめに重心を移動させる
- 長時間同じ姿勢でいる場合は、30分に1回程度、足の指を動かしたり、足首を回したりする
- 家の中では、できるだけ裸足または足指が自由に動かせる靴下で過ごす
- 床の硬い場所では、クッション性のあるマットを敷く
- 就寝時に布団の重みで母趾が外側に押し出されないよう、専用の枕や柔らかいクッションを活用する
特に効果的なのが、足の指を意識的に使う習慣づけです。例えば、落ちたハンカチやティッシュを足の指でつまんで拾う練習をすることで、足指の筋力が鍛えられ、外反母趾の痛み軽減に役立ちます。
また、痛みがある時は無理に歩かず、休息を取ることも重要です。必要以上の負担は症状を悪化させるため、痛みがある日は特に注意が必要です。
これらの生活習慣の改善は、痛みの即時緩和だけでなく、長期的な外反母趾の進行予防にもつながります。当院では患者さんの生活スタイルに合わせた、具体的なアドバイスも行っていますので、お気軽にご相談ください。
医療機関での外反母趾の治療法と選び方
外反母趾の症状が生活に支障をきたすほど悪化してきた場合、専門医の診察を受けることをおすすめします。医療機関では、症状の程度に応じた適切な治療を受けることができます。どのような治療法があるのか、また、どのような医療機関を選ぶべきかをご説明します。
保存療法と手術療法の違い
外反母趾の治療は、大きく分けて「保存療法」と「手術療法」の2つがあります。多くの場合、初期段階では保存療法が選択されます。
| 治療方法 | 特徴 | 適応となる症状 |
|---|---|---|
| 保存療法 | 変形を直接修正するものではなく、痛みを軽減し進行を抑える治療法 | 軽度〜中等度の外反母趾、変形が30度未満の場合など |
| 手術療法 | 骨や関節の位置を外科的に修正する方法 | 保存療法で効果が見られない場合、変形が高度で日常生活に支障がある場合 |
保存療法には以下のようなものがあります:
- 理学療法(足の筋肉強化やストレッチ指導)
- 装具療法(足底板やインソールの処方)
- 薬物療法(消炎鎮痛剤の処方)
- 生活指導(適切な靴の選び方、歩き方の指導)
重要なのは、外反母趾は早期に適切な治療を始めることで、変形の進行を抑えられる可能性が高くなるということです。軽度のうちに専門医に相談することをおすすめします。
どのタイミングで医師に相談すべきか
外反母趾の症状がある場合、以下のようなタイミングで医療機関を受診することをおすすめします:
- 足の親指の付け根に痛みを感じるようになった時
- 靴を履くと痛みが増す場合
- 足の親指が内側に傾き始めているのに気づいた時
- 足の変形により、好きな靴が履けなくなってきた時
- タコや魚の目ができて痛みがある場合
- 歩行時に痛みがあり、日常生活に支障が出ている場合
特に以下の症状がある場合は、早急に医療機関を受診することをおすすめします:
- 激しい痛みや腫れがある
- 足の親指が赤く熱を持っている
- 関節が固まって動きにくい
- バランスが取りにくく、転倒しやすくなった
「まだ大丈夫」と思って我慢していると、症状が悪化してしまうことがあります。気になる症状があれば、早めに専門医に相談しましょう。
専門医の選び方と受診のポイント
外反母趾の治療を受ける際は、適切な医療機関を選ぶことが重要です。以下のポイントを参考にしてください:
専門医を選ぶポイント
- 整形外科または足専門のクリニックを選ぶ
- 外反母趾の治療実績が豊富な医師がいる医療機関を選ぶ
- 保存療法を重視している医療機関を最初に選ぶ
- カウンセリングに時間をかけてくれる医療機関が望ましい
- レントゲンやエコーなどの検査設備が整っている医療機関を選ぶ
当院(鶴橋整形外科クリニック)では、外反母趾の患者さまに対して、まず詳しくお話を伺い、症状の程度に合わせた治療プランをご提案しています。保存療法を中心とした治療で、多くの患者さまの症状改善に取り組んでいます。
初診時に準備しておくこと
医療機関を受診する際は、以下のものを準備しておくと診察がスムーズに進みます:
- 普段履いている靴(靴底の減り方で歩き方のクセがわかります)
- 症状のメモ(いつから、どんな時に痛むかなど)
- これまでに行った自己対処法とその効果
- 他の持病や服用中の薬があれば、そのリスト
初診時には足全体の状態を診るため、スカートやパンツの裾をまくりやすい服装で行くことをおすすめします。また、歩き方のチェックも行うため、歩きやすい靴で行くと良いでしょう。
診察でのチェックポイント
外反母趾の診察では、以下のような検査が行われることが一般的です:
| 検査項目 | 内容 | 目的 |
|---|---|---|
| 視診・触診 | 足の形状、腫れ、痛みの場所などを確認 | 変形の程度や炎症の有無を評価 |
| レントゲン検査 | 足の骨の角度や位置関係を撮影 | 変形の角度を測定し、重症度を判定 |
| 歩行分析 | 歩き方のクセや重心の移動を観察 | 不適切な歩行パターンを特定 |
| 足底圧測定 | 足にかかる圧力分布を計測 | 負荷のかかりやすい部位を特定 |
診察後は、医師から症状の程度や治療方針について説明があります。わからないことはその場で質問し、治療計画について十分理解しておくことが大切です。
治療計画の立て方
外反母趾の治療は一朝一夕に完了するものではなく、継続的な取り組みが必要です。医師と相談しながら、以下のような流れで治療計画を立てていくことが一般的です:
- 現在の症状と生活への影響を評価
- 短期目標(痛みの軽減など)と長期目標(変形の進行抑制など)を設定
- 生活習慣の改善点を特定(靴の選び方、歩き方など)
- 自宅でできるケアの指導(ストレッチ、テーピングなど)
- 定期的な経過観察のスケジュール設定
外反母趾の治療は、医師からの専門的なアドバイスを受けながら、日常生活での自己ケアを継続することが成功の鍵です。医師の指示に従いつつ、自分でもできるケアを積極的に行うことで、症状の改善が期待できます。
当院では、患者さま一人ひとりの生活スタイルに合わせた治療計画をご提案し、継続的なサポートを行っています。外反母趾でお悩みの方は、お気軽にご相談ください。
日常生活で実践できる外反母趾予防・改善習慣
外反母趾の予防や症状改善には、日常生活での継続的な取り組みが非常に重要です。正しい習慣を身につけることで、外反母趾の進行を遅らせたり、痛みを軽減したりすることが可能です。ここでは、毎日の生活の中で無理なく続けられる効果的な予防・改善習慣をご紹介します。
足指エクササイズと足裏マッサージ
足の筋肉を鍛え、柔軟性を高めることは外反母趾の予防・改善に効果的です。特に足指の筋力強化は重要で、簡単なエクササイズを日常的に取り入れることをおすすめします。
おすすめの足指エクササイズ
足指じゃんけんエクササイズは、足の指の動きを改善するのに効果的です。足の指でグー・チョキ・パーの形を作る動きを繰り返すことで、足指の筋肉をバランスよく鍛えることができます。1日3回、各10回ずつ行うと良いでしょう。
タオルギャザリングは床に広げたタオルを足の指だけで手前に寄せ集める運動です。この動作により、足指の屈筋が効果的に鍛えられます。朝晩5分ずつ行うことで、足指の筋力強化に役立ちます。
足指開閉運動は足の指を広げたり閉じたりする単純な動きですが、足の内在筋を鍛えるのに非常に効果的です。テレビを見ながらでも簡単にできるので、日常的に取り入れやすいエクササイズです。
効果的な足裏マッサージ方法
足裏のマッサージは、足の筋肉の緊張をほぐし、血行を促進する効果があります。
指圧マッサージは、親指で足裏を押していく方法です。特に土踏まずから母指球にかけての部分を重点的に押すことで、足のアーチをサポートする筋肉の緊張がほぐれます。痛みを感じない程度の力加減で、1箇所につき5秒ほど押し続けるのが効果的です。
テニスボールマッサージは、床に置いたテニスボールの上に足裏を乗せ、前後左右に動かすことで足裏全体をマッサージする方法です。座りながら簡単にできるので、仕事の合間や夕方の疲れた時間帯に行うと効果的です。
マッサージは入浴後の筋肉が温まった状態で行うと、より効果が高まります。毎日5分程度継続することで、足の筋肉のバランスが整い、外反母趾の改善に繋がります。
正しい靴の履き方と選び方
外反母趾の予防・改善において、適切な靴の選択と正しい履き方は非常に重要です。不適切な靴は外反母趾を悪化させる主要な原因となります。
理想的な靴の特徴
| 確認ポイント | 理想的な状態 | 避けるべき状態 |
|---|---|---|
| つま先の形状 | ゆったりとした幅広のつま先 | 先が尖っている、狭い |
| ヒールの高さ | 3cm以下の低めのヒール | 5cm以上の高いヒール |
| 靴底の素材 | クッション性がある素材 | 硬すぎる素材 |
| 足のサイズとの適合 | 余裕がある(指先から5〜10mm) | きつすぎる、大きすぎる |
| アーチサポート | 土踏まずをサポートする設計 | 平らな中敷き |
靴選びの際は、つま先部分に十分なスペースがあることが最も重要です。足指が自然に広がる余裕があり、横幅にゆとりのある靴を選びましょう。また、靴底は柔軟性があり、かかと部分がしっかりと足を固定できるものが理想的です。
靴の正しい履き方
靴ひもの適切な締め方は外反母趾対策に重要です。靴ひもは足の甲の部分でしっかりと締め、かかとが靴の中で動かないようにします。一方、つま先部分は締めすぎないよう注意しましょう。
靴の履き替えのタイミングも重要です。同じ靴を毎日履き続けると、靴の中敷きが足の形に合わせて変形し、足への負担が増加します。可能であれば、2〜3足の靴を日替わりで履くことをおすすめします。
また、靴を購入する際は夕方以降に試着することが望ましいです。一日の終わりには足がむくんで若干大きくなっているため、その状態に合わせて靴を選ぶことで、長時間履いても快適な靴を見つけることができます。
立ち仕事や長時間歩行時の対策
立ち仕事や長時間の歩行は、足への負担が大きく、外反母趾の症状を悪化させる可能性があります。そのため、適切な対策を講じることが重要です。
立ち仕事中の足への負担軽減法
定期的な足の位置変更は立ち仕事の負担を減らすのに効果的です。同じ姿勢で長時間立ち続けると、特定の部位に負担が集中します。できるだけ30分に1回程度、足の位置や重心を変えることで、負担を分散させましょう。
クッションマットの活用も有効です。硬い床面に直接立つよりも、クッション性のあるマットの上に立つことで、足裏への衝撃が緩和されます。職場で使用できない場合は、クッション性の高いインソールを靴に入れる方法もあります。
また、短時間でも座る時間を確保することが重要です。休憩時間には可能な限り座って足を休ませ、足首を回すなどの簡単なストレッチを行うと効果的です。
長時間歩行時の注意点
観光や買い物など長時間歩く予定がある場合は、事前に対策を立てておくことが大切です。
適切な靴の準備は最も重要です。長時間歩行する日は特に、クッション性が高く、足にフィットする歩きやすい靴を選びましょう。外反母趾用のサポーターやテーピングを併用するのも効果的です。
定期的な休憩と足のケアも忘れずに。1時間に1回程度は座って休み、足を少し高く上げると血行が改善されます。また、水分をこまめに摂ることで、足のむくみを予防することができます。
長時間歩行後は足浴と軽いマッサージを行うことをおすすめします。ぬるま湯に足を浸し、優しくマッサージすることで、疲労物質の排出を促進し、翌日の痛みを軽減することができます。
外反母趾の方が長時間歩行を避けられない場合は、事前に足のコンディションを整え、適切な靴と必要なサポートグッズを準備することが重要です。無理をせず、自分の体調に合わせたペースで活動することを心がけましょう。
これらの日常習慣を継続することで、外反母趾の症状改善や進行予防に大きな効果が期待できます。特に初期段階での対応は効果が高いため、少しでも違和感や痛みを感じたら、すぐに適切な対策を始めることをおすすめします。当院では、個々の症状や生活スタイルに合わせた具体的なアドバイスも行っておりますので、お気軽にご相談ください。
外反母趾と関連する足のトラブル
外反母趾は単独で発生する足のトラブルではありません。実は多くの場合、他の足の問題と同時に発生したり、外反母趾自体が原因となって別の足のトラブルを引き起こしたりします。この章では外反母趾と密接に関連する足のトラブルについて解説します。
偏平足との関係性
外反母趾と偏平足は深い関わりを持っています。偏平足とは、本来あるべき足のアーチ(土踏まず)が低下または消失した状態を指します。
偏平足の方は足の内側に体重がかかりやすく、その結果として親指が外側に押し出される力が強くなります。このメカニズムが外反母趾の発症や進行を促進することがわかっています。
逆に、外反母趾がある方は足の使い方が変わることで、次第に足のアーチ機能が低下し、偏平足の状態になることもあります。いわば「卵が先か鶏が先か」の関係にあるといえるでしょう。
| 偏平足と外反母趾の悪循環 | 影響 |
|---|---|
| 偏平足による内側荷重 | 親指への横方向の圧力増加→外反母趾促進 |
| 外反母趾による親指の蹴り出し力低下 | 足のアーチ維持機能の低下→偏平足の悪化 |
| 両方の問題による歩行パターンの変化 | さらなる負担の偏り→両方の症状悪化 |
偏平足の方が外反母趾を予防するには、足のアーチを支えるインソールの使用や、足の内側筋肉を強化するエクササイズが効果的です。すでに両方の症状がある場合は、総合的なアプローチが必要となります。
タコ・魚の目が併発するメカニズム
外反母趾によって足の構造や荷重バランスが変化すると、特定の部位に過度な圧力がかかるようになります。その結果として、タコや魚の目といった皮膚トラブルが発生することが非常に多いのです。
外反母趾がある足では、通常の荷重点が変化します。特に第2指の付け根部分(第2中足骨頭)に過度な圧力がかかりやすくなり、この部分にタコができやすくなります。また、親指の付け根の出っ張り(バニオン)と靴が擦れることで、その部分に痛みを伴うタコが形成されることも少なくありません。
魚の目は主に圧迫と摩擦が繰り返されることで発生します。外反母趾の方は足の変形により靴との接触面が変わるため、通常では摩擦が生じない部分に魚の目ができやすくなります。
これらの皮膚トラブルは、単なる美容上の問題ではなく、歩行時の痛みの原因となり、さらに歩行パターンを悪化させる要因にもなります。外反母趾を放置すると、このような二次的な問題が次々と現れる可能性があるのです。
外反母趾に伴うタコ・魚の目の特徴的な発生部位
外反母趾の方に特徴的なタコ・魚の目の発生部位には以下のようなものがあります:
- 第2中足骨頭(親指の隣の指の付け根部分)
- 親指の付け根の出っ張り(バニオン)部分
- 小指の外側部分(小指が内側に曲がる小趾内反の併発時)
- 足の裏の親指と人差し指の間の部分
これらのトラブルを予防するためには、外反母趾自体の対策と同時に、適切な靴選びやクッション材の活用が重要です。皮膚が硬くなり始めた初期段階でのケアも効果的です。
膝や腰への影響
足の問題は足だけにとどまらず、身体全体のバランスに影響を及ぼします。外反母趾も例外ではなく、膝や腰などの上流の関節に思わぬ影響を与えることがあります。
外反母趾により正常な歩行パターンが崩れると、膝関節への負担の仕方が変化します。特に、外反母趾の方は足の内側に体重がかかりやすくなるため、膝が内側に入る「膝内反」の状態になりやすく、これが膝の内側(内側側副靭帯や内側半月板)への過度な負担となります。
長期間にわたってこのような不適切な荷重が続くと、変形性膝関節症のリスクが高まることが指摘されています。実際に、外反母趾の患者さんは一般の方よりも膝の問題を抱えている割合が高いというデータもあります。
さらに影響は腰にまで及びます。足の機能不全を補うために骨盤や腰椎の動きが変化し、腰椎への負担が増大します。その結果、腰痛や姿勢不良といった二次的な問題が生じることがあります。
外反母趾による身体全体への影響の連鎖
足の問題が上流の関節に影響する連鎖反応は以下のような流れで進行します:
- 外反母趾による足部のアライメント変化と蹴り出し力の低下
- 代償動作としての異常な歩行パターンの定着
- 膝関節への偏った負担(特に内側への負担増加)
- 骨盤のバランス変化(多くの場合、前傾姿勢の増加)
- 腰椎への負担増加と腰部筋肉の緊張
- 全身の姿勢不良と疲労の増加
このような連鎖を防ぐためには、外反母趾のケアを早期に行うことが重要です。すでに膝や腰に症状がある場合は、足の問題と合わせて総合的な評価と対策が必要となります。
| 関連部位 | 外反母趾による影響 | 主な症状 |
|---|---|---|
| 足部 | 荷重バランスの変化、指の機能低下 | 痛み、疲れやすさ、タコ・魚の目 |
| 膝関節 | 内側への過度な負担、回旋ストレス | 膝の内側の痛み、階段の上り下りの困難 |
| 腰部 | 姿勢変化、代償動作による筋緊張 | 腰痛、疲労感の増加、可動域の制限 |
外反母趾と他の足のトラブルは相互に影響し合う関係にあります。一つの問題に対処するだけでなく、足全体、さらには全身のバランスを考えた総合的なアプローチが重要です。適切な靴の選択、足の筋力トレーニング、正しい歩行パターンの習得などによって、外反母趾だけでなく、関連する足のトラブルも予防・改善することができます。
外反母趾に関連する足のトラブルに気づいたら、早めに専門家に相談することをお勧めします。早期発見と適切な対処が、将来的な問題の予防につながります。
まとめ
外反母趾は、親指が小指側に曲がる足の変形で、その主な原因は遺伝的要因、不適切な靴選び、誤った歩き方、加齢や体重増加による負担などが挙げられます。痛みを軽減するためには、かかとから着地する正しい歩行法を身につけ、足指を使った効果的な蹴り出し方を実践することが重要です。また、ミズノやアシックスなどの外反母趾対応シューズの活用、中敷きやサポーターの使用も効果的です。日常的には足指エクササイズや足裏マッサージを行い、早期の段階で整形外科や足専門クリニックへの相談も検討しましょう。外反母趾は放置すると偏平足やタコ、膝・腰への負担増加につながるため、予防と早期対処が大切です。痛みが取れない、違和感があるなどお困りごとがありましたら当院へご相談ください。